Давно в прошлом те времена, когда проблемы с овуляцией у женщины означали для семейной пары только одно — бесплодие. Медицина научилась успешно решать эту задачу, и во многих случаях лечение заканчивается зачатием и рождением здорового ребенка. При этом стимуляция овуляции проводится препаратами, индивидуально подобранными для каждой пациентки в соответствии с ее физиологическими особенностями. Мы расскажем, в каких случаях врач может назначить стимуляцию овуляции, что ей должно предшествовать, какова схема процедуры и ее эффективность.
Зачем нужна стимуляция овуляции
Стимуляцию овуляции назначают только при наличии прямых показаний к ней, так как если детородная система женщины в порядке, то она сама производит жизнеспособные яйцеклетки.
Овуляция у здоровой женщины детородного возраста — это процесс выхода полностью созревшей и готовой к оплодотворению яйцеклетки из фолликула. Выходу предшествует длительная подготовка. Раз в месяц несколько спящих в яичнике яйцеклеток под действием гормонов пробуждаются и начинают увеличиваться в размере. Примерно через десять дней из них выделяется доминантный фолликул, размер которого может достигать 18–20 мм. Когда яйцеклетка полностью созревает, оболочка фолликула разрывается. Яйцеклетка выходит в брюшную полость, а затем попадает в маточную трубу. Там в течение 24 часов она ожидает оплодотворения. Если оно по каким-то причинам не происходит, яйцеклетка погибает и весь процесс повторяется через месяц. Обычно в овуляции участвует одна яйцеклетка, но иногда их бывает две или три. В этом случае на свет появляется двойня. Если эмбрион самостоятельно делится на 2 части уже после оплодотворения (то есть изначально эти 2 части образовались из одной яйцеклетки и одного сперматозоида), то рождаются близнецы.

У некоторых женщин, готовых стать матерями и физически, и морально, беременность не наступает из-за того, что ее яичники не формируют зрелую яйцеклетку. В случае если зачатия не происходит в течение 6 циклов подряд, может быть назначена стимуляция овуляции. Она преследует единственную цель — помочь организму сформировать полноценную яйцеклетку, способную к оплодотворению, и подтолкнуть ее к выходу из фолликула. Суть метода заключается в направленном воздействии на яичники определенными лекарственными препаратами с целью усиления выделения гормонов, необходимых для овуляции.
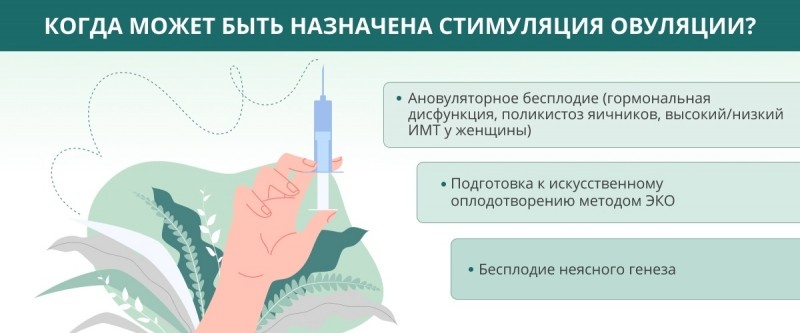
Стимуляцию овуляции для зачатия врач назначает только в том случае, если имеют место:
- Ановуляторное бесплодие:
- гормональная дисфункция, неизлечимая другим способом;
- поликистоз яичников;
- высокий или низкий индекс массы тела у женщины;
- Подготовка к искусственному оплодотворению методом ЭКО.
- Бесплодие неясного генеза.
Предварительные исследования
До начала процедуры стимуляции овуляции врач обязательно назначает целый ряд исследований, как лабораторных, так и инструментальных. Их целью является выявление возможных противопоказаний:
- нарушений гормонального фона;
- воспалительных процессов органов малого таза и яичников;
- нарушения проходимости маточных труб.
Относительным противопоказанием является возраст женщины более 40 лет, поскольку в этом случае возрастает опасность рождения больного ребенка.
Итак, инструментальные исследования включают:
- Осмотр терапевта на выявление общих заболеваний, при которых беременность противопоказана.
- ЭКГ.
- УЗИ малого таза и молочных желез.
- Исследование проходимости маточных (фаллопиевых) труб методом лапароскопии или рентгенографии с контрастным веществом.
- Фолликулометрию.
- Флюорографию.
Виды лабораторных исследований:
- Клинический анализ крови.
- Анализ крови на сифилис, ВИЧ, гепатиты В и С.
- Общий анализ мочи.
- ПЦР-исследование мазков из влагалища и цервикального канала.
- Исследование мазков из влагалища, цервикального канала и уретры на атипичные клетки и степень чистоты.
- Инфекционное обследование (на хламидиоз, уреаплазмоз и микоплазмоз, гонорею, трихомониаз и т. д.).
- Определение в крови уровня женских половых гормонов, гормонов щитовидной железы, пролактина и тестостерона (проводится неоднократно).
После полного обследования и получения врачебного заключения об отсутствии заболеваний, способных препятствовать зачатию или спровоцировать рождение больного ребенка, необходимо провести оценку овариального резерва женщины. С помощью этой процедуры определяется:
- шанс на получение в процессе стимуляции овуляции положительного результата;
- интенсивность стимуляции;
- оптимальная схема;
- максимально эффективные препараты и их индивидуальная доза.
Для проведения оценки овариального резерва женщина сдает кровь на анализ после приема гормональных препаратов. На основе полученных показателей делается вывод о перспективе проведения искусственной стимуляции овуляции.
Выбор схемы гиперовуляции
Стимуляция овуляции производится по одной из регламентированных схем, в которой подробно описаны метод, доза и длительность введения препарата. Схему врач подбирает с учетом:
- результата оценки овариального резерва;
- массы тела женщины;
- результатов предыдущих процедур стимуляции (при их наличии).
Все препараты, применяемые для стимуляции, являются гормональными, но отличаются друг от друга видом гормона, на основе которого они созданы, — фолликулостимулирующего или лютеинизирующего (необходимого для поддержки развития яйцеклетки). Всего существует четыре группы средств для стимуляции овуляции.
- Препараты на основе ЧМГ (человеческого менопаузального гонадотропина), содержащие фолликулостимулирующий (ФСГ) и лютеинизирующий (ЛГ) гормоны в одинаковой пропорции. К ним относится, например, «Менопур».
- Лекарства на основе ФСГ, чей принцип действия близок к естественному гормону, — «Гонал», «Пурегон».
- Препараты, в основе действия которых лежит угнетение эстрогена и повышения уровня ФСГ до необходимой нормы, — «Клостилбегит», «Кломид», «Кломифен».
- Гормональные средства, стимулирующие разрыв оболочки фолликула и своевременный выход яйцеклетки, — «Профаза», «Хорагон», «Прегнил», «Овитрель».
Обычно в схемах применяется комбинация препаратов.
Важно!
Стимуляцию овуляции рекомендовано проводить не более 6 раз, поскольку она может привести к истощению яичников. Если в результате стимуляции желанная беременность не наступает, необходимо выбрать другие методы лечения.
Стимуляция овуляции при базовом ЭКО может проводиться по нескольким схемам, среди них:
- ультракороткий протокол — стимуляция проводится в течение 8–10 дней;
- короткий протокол — 10–12 дней;
- длинный протокол — 21–28 дней;
- супердлинный протокол — стимулирующие препараты применяют в течение нескольких месяцев, показан при запущенном эндометриозе.
Как проходит стимуляция овуляции
Стимуляция овуляции происходит под контролем врача, поскольку необходим постоянный мониторинг состояния яичников и контроль появления побочных эффектов.
Стимуляция овуляции по длинному протоколу проводится в несколько этапов:
- Блокада гипофиза антагонистами или агонистами. Назначается на 20–25 день цикла и проводится в течение 12–17 дней.
- Стимуляция яичников гонадотропными препаратами с 3–5 дня менструации в течение 12–17 дней.
- Стимулирующий укол после прекращения приема препарата.
- Поддержка желтого тела яичников «Утрожестаном» или другими препаратами прогестерона.
Короткий протокол совпадает с длительностью месячного цикла женщины. Он начинается на 2–5-й день от его начала и длится 17 дней. Существует две схемы стимуляции гонадотропинами: с антагонистами рилизинг-гормонов гипоталамуса (препараты «Оргалутран», «Цетротид») и агонистами («Бусерилин», «Золадекс» «Декапептил»). Протокол с антагонистами предпочтительнее, поскольку риск осложнений от стимуляции в этом случае минимален.
Внимание!
На протяжении всего процесса стимуляции овуляции обязателен УЗИ-мониторинг роста и развития фолликулов.
Поскольку препараты, используемые для стимуляции, являются гормональными, то у некоторых женщин во время процедуры могут наблюдаться неприятные симптомы:
- тянущая боль в яичниках и пояснице;
- потливость;
- «приливы» жара;
- бессонница;
- головная боль;
- вздутие живота;
- повышенная тревожность.
Тем не менее большинство женщин отмечают, что стимуляции овуляции не вызывает у них никаких неприятных ощущений.
Оценка эффективности процедуры
Эффективность стимуляции зависит от многих факторов. В их числе:
- причины отсутствия овуляции;
- возраст женщины;
- вид применяемого препарата;
- наличие других факторов в организме, способных вызвать бесплодие.
В целом, правильно назначенная и проведенная стимуляция овуляции в 75% случаев вызывает созревание и выход яйцеклетки. Тем не менее всего у 15% женщин желанная беременность наступает с первого раза. Для остальных требуется проведение двух или трех циклов.
Риски
Кроме уже упомянутого истощения яичников, стимуляция овуляции может вызвать целый спектр побочных заболеваний:
- кистозные образования на яичниках;
- гиперстимуляция яичников;
- набор лишнего веса;
- проблемы желудочно-кишечного тракта;
- нарушения работы центральной нервной системы;
- разрыв яичников;
- гормональные нарушения.
На заметку
Здоровье ребенка, зачатого с помощью стимуляции, ничем не отличается от здоровья ребенка, зачатого естественным путем.
Стоимость стимуляции овуляции
Стоимость процедуры складывается из нескольких составляющих:
- консультация специалиста;
- стоимость анализов и обследований;
- выбранная схема;
- стоимость препаратов (см. табл. 1).
Кроме того, на цену могут влиять такие факторы, как известность клиники, ее местонахождение и уровень сервиса.
Средние расценки на первый прием у специалиста-репродуктолога могут варьировать от 800 до 5000 рублей, повторное посещение обойдется в 500–2900 рублей.
Таблица 1. Стоимость препаратов для стимуляции овуляции.
| Название препарата | Цена, руб. |
|---|---|
| Оргалутран (0,25 мг) | 1276 |
| Хорагон (5000 МЕ) | 1100 |
| Пурегон (300 МЕ) | 1560 |
| Гонал (450 МЕ) | 7600 |
| Элонва (раствор 150 мкг) | 21 000 |
Несмотря на то, что стимуляция овуляции — хорошо зарекомендовавший себя метод лечения бесплодия, следует помнить, что и он имеет свои границы применения, показания и противопоказания, побочные эффекты. Кроме того, даже если он не привел к долгожданному результату, важно знать: современная репродуктология этим методом не исчерпывается.
Выбор клиники для решения проблем бесплодия: основные критерии
«Правильный выбор клиники — первый шаг к решению проблем с зачатием, — говорит главный врач медицинского центра по лечению бесплодия «Эмбрион», кандидат медицинских наук, лауреат Премии Правительства РФ Кечиян Ким Нодарович. — Во-первых, убедитесь в том, что у медучреждения есть лицензия на осуществление медицинской деятельности. Вам обязаны предоставить все необходимые документы по требованию. А некоторые клиники, в частности «Эмбрион», размещают лицензии в открытом доступе на своих сайтах.
После того как вы удостоверились в законности меддеятельности, убедитесь еще и в том, что репутация клиники положительная. Конечно, важный критерий выбора — квалификация и опыт врачей. Мы по-настоящему гордимся нашей командой специалистов, некоторые из них уже более 30 лет помогают пациентам преодолеть бесплодие!
Выбирая клинику, обратите внимание на то, насколько широкий спектр услуг она предлагает. Возможность пройти все необходимые процедуры в одном медучреждении — это не только удобство, но и экономия времени и средств. На перечень услуг влияет в том числе и техническая оснащенность. Так что стоит узнать, насколько хорошо оборудована клиника. Центр «Эмбрион» для лечения бесплодия предлагает множество медуслуг, среди них: внутриматочное введение спермы мужа (партнера) или донора, проведение вспомогательного хетчинга, экстракорпоральное оплодотворение ооцитов, витрификация бластоцист, криоконсервация эмбрионов и гамет (ооцитов, сперматозоидов) и многие другие».
P. S. Медицинский центр по лечению бесплодия «Эмбрион» был открыт в 1992 году, за время работы центра родилось более 7500 детей.
Лицензия на осуществление медицинской деятельности № ЛО-77-01-007343 от 9 января 2014 года выдана Департаментом здравоохранения города Москвы.